أسئلة وأجوبة
-
ما هي الأوعية الدموية التي يمكن استخدامها لزراعة الشرايين التاجية؟
إن جراحة القلب لزراعه الشرايين التاجية بطريقه القلب النابض تساعد العديد من حالات ضيق الشرايين التاجية للتغلب على انسدادها، بدون الحاجة إلى توقف القلب والرئة وبالتالي بدون استخدام ماكينة القلب الصناعي. إن عدد الأوعية الدموية المستخدمة يعتمد على شدة مرض الشرايين التاجية وعدد الأوعية الدموية التاجية الضيقة. إليكم الأوعية الدموية التي يُمكن أن تستخدم في تلك الجراحات:
شريان الثديي الداخلي الأيسر: هو الشريان الشائع استخدامه ويسمى أيضًا الشريان الصدري الداخلي. يتواجد الشريان تحت عظمة القص على الجانب الأيسر. يتم أخذ شريان الثديي الداخلي الأيسر بتحرير جزءه السفلي، مع الاحتفاظ بجزءه العلوي المتصل بالشريان الأورطي للحصول علي الدم. ثم تتم خياطة جزءه السفلي في الشريان الأمامي النازل لمقاومة الانسداد.
شريان الثديي الداخلي الأيمن: يتواجد هذا الشريان تحت عظمة القص على الجانب الأيمن.
الشريان الكعبري: هذا الشريان يقع في الذراع، ويمتد من الكوع إلى المعصم نحو الإبهام. قبل استخدام الشريان الكعبري، يتم إجراء اختبارات ومن بينها دوبلر بالموجات فوق الصوتية للتأكد من عدم تأثر اليدين عند إزالة الشريان الكعبري.
الوريد الصافني: هو الوريد الذي يمتد من الكاحل وحتى الفخذ. إن طول الوريد الصافني يسمح باستخدامه لترقيع ثلاثة أو أكثر من الشرايين التاجية المسدودة. إن استئصال الوريد الصافني لا يُحدث إي ضرر ملحوظ في الساق باستثناء بعض الوخز والتورم والتنميل، ولكنه على المدى البعيد، قد يضيق أو يسد بنسبة 5% سنويًا.
إن الأوعية الدموية الأخرى في هذه المناطق قادرة على تعويض فقدان هذه الأوعية الدموية بعد العملية. في المجمل، يُفضل استخدام الشريان الثديي الداخلي لأنه لا يضيق مع مرور الوقت ولا يمكن حدوث تصلب الشرايين به، على عكس الأوعية الدموية المأخوذة من الساق أو الذراع. تساعدك استشارة الأستاذ الدكتور أحمد عبد الله رئيس قسم جراحة القلب بمستسفى كوبري القبة العسكري، استشاري جراحات القلب وجراحة الشرايين التاجية وجراحة القلب النابض وصممات القلب على فهم كل التفاصيل واختيار الأنسب لك. -
هل يمكن الصيام لمرضى القلب؟
يختار العديد من الناس الصيام (الامتناع عن الأكل والشرب فترة محددة) لأسباب عدة، بما في ذلك الشعائر الدينية مثل: شهر رمضان المبارك، ولتحقيق أهداف صحية. تتضمن بعض أنواع الصيام تناول الطعام والشراب فقط خلال ساعات معينة من اليوم. إذا كنت مصابًا بمرض القلب، فقد تتساءل كيف يمكن أن يؤثر تناول الطعام بهذه الطريقة على صحة قلبك.
ليس للصيام أي تأثير سلبي على المرضى الذين يعانون من حالات قلبية مستقرة ولا يعانون من أعراض متكررة، مثل ألم الصدر أو ضيق التنفس.
بعض المرضى قد يتأثرون من الصيام، ومن بينهم:
● مرضى القلب الذين يعانون من ألم الصدر المتكرر.
● مرضى فشل القلب الذين يحتاجون إلى جرعات متكررة من الأدوية المدرة للبول.
● يجب ألا يصوم مرضى جراحة القلب المفتوح خلال الأسابيع الستة التالية للجراحة.
● المرضى الذين يعانون من أمراض القلب التي تتطلب مراقبة طبية مستمرة.
● يعاني بعض الأشخاص المصابين بأمراض القلب أيضًا من أمراض مزمنة أخرى مثل: ارتفاع ضغط الدم أو أمراض الكلى أو داء السكري. بالنسبة لهؤلاء الأشخاص، قد يزيد الصيام من خطر الإصابة بالجفاف والمضاعفات الأخرى.
ما هي فوائد الصيام لمرضى القلب؟
1. تناول كميات أقل من الطعام، حيث يُنصح الأشخاص الذين يعانون من مشاكل في القلب بتناول كميات صغيرة من الطعام، وتجنب الأطعمة الدهنية والمالحة، وكذلك كميات كبيرة من المشروبات (التي قد تؤدي إلى ضيق التنفس). تؤدي حصص الطعام الصغيرة إلى تغيرات هرمونية تزيد من إنتاج الكوليسترول الجيد وتقلل من الكوليسترول الضار.
2. تشير بعض الدراسات إلى أن الصيام يمكن أن يساعد على فقدان الوزن، تحسين التحكم في ضغط الدم، وتقليل الالتهابات.
3. الامتناع عن التدخين، الذي سيخفف من الآثار الضارة للتبغ، مما يقلل من أخطار الإصابة بأمراض القلب عمومًا.
يجب مراعاة الآتي عند صيام مرضى القلب:
● شرب الماء على فترات منتظمة بعد الإفطار لتجنب الجفاف.
● تعديل النشاط البدني لملائمة فترات الصيام. على سبيل المثال، قد ترغب في تأخير ممارسة الرياضة إلى ما بعد الإفطار في المساء. أما أولئك الذين يصومون صيامًا متقطعًا فقد يرغبون في ممارسة الرياضة خلال ساعات اليوم التي يمكنهم فيها تناول الطعام لتسهيل التعافي من التمرين.
● تجنب التعرض لأشعة الشمس أو درجات الحرارة العالية.
● تجنب تناول كميات كبيرة من الطعام مرة واحدة.
ينبغي على الأشخاص الذين يعانون من مشاكل القلب اتخاذ احتياطات إضافية خلال الصيام، واستشارة الأستاذ الدكتور أحمد عبد الله رئيس قسم جراحة القلب بمستسفى كوبري القبة العسكري، استشاري جراحات القلب وجراحة الشرايين التاجية وجراحة القلب النابض وصممات القلب لتحديد التوقيت والجرعة المناسبة لأدويتهم، بهدف تجنب المضاعفات. -
كيف تمثل الذبحة الصدرية علامة خطر؟
تُعد الذبحة الصدرية بمثابة علامة تحذيرية حاسمة من أجسامنا، حيث تشير إلى وجود مشكلة محتملة في المستقبل. لذا فإن فهم أهميتها يعني التدخل المبكر قبل حدوث مضاعفات قلبية خطيرة. تحدث الذبحة الصدرية بسبب انخفاض تدفق الدم إلى عضلات القلب. لذلك، تُجرى فحوصات قلبية لتحديد المشكلة التي قد تكون موجودة في القلب، وذلك لتفادي خطر الجلطات القلبية أو الوفاة المفاجئة. لا تشكل الذبحة الصدرية عادةً تهديدًا للحياة، لكنها إشارة حاسمة على أنك قد تكون معرضًا لخطر الإصابة بنوبة قلبية.
كيف تعرف آلام الذبحة الصدرية؟
يتمثل العرض الرئيسي للذبحة الصدرية في ألم الصدر. عادةً ما يكون ألم الصدر الناتج عن الذبحة الصدرية هو شعور بألم، أو ضيق، أو ثقل، أو حرقان في منتصف الصدر، وقد يمتد إلى الكتف أو الذراع أو الرقبة. يستمر الألم لمدة تتراوح من دقيقة إلى ١٥ دقيقة وينجم عن المجهود البدني أو الإجهاد، ويتلاشى بالراحة أو باستخدام أقراص توسيع شرايين القلب. إذا استمر هذا الألم مدة أطول، فقد يشير إلى خطر حدوث جلطة. أحيانًا، قد تظهر أعراض أخرى مثل الشعور بالغثيان أو ضيق التنفس.

ما هي أسباب الذبحة الصدرية وكيفية تشخيصها؟
● تحدث عادةً الذبحة الصدرية بسبب ضيّق الشرايين التي تغذي عضلات القلب بالدم نتيجة تراكم المواد الدهنية؛ مما يُعرف بتصلب الشرايين.
● يتم تشخيص الذبحة الصدرية عن طريق:
1. الأعراض التي يصفها المريض بنفسه.
2. يمكن أن تظهر تغيرات في رسم القلب العادي أو بالمجهود (ولكن عدم وجود تغييرات لا يستبعد وجود المرض).
3. يعد التصوير بالأشعة المقطعية متعددة المقاطع على الشرايين التاجية واحدًا من الخطوات الأولية للتشخيص. إذا كانت الشرايين طبيعية، فهذا ينفي وجود المرض، وإذا كانت بها انسدادات، يتم تأكيدها فقط بعد إجراء قسطرة قلب.
ما هو علاج الذبحة الصدرية؟
● من الممكن السيطرة على الذبحة الصدرية وتقليل خطر حدوث المشاكل الأكثر خطورة من خلال العلاج وتغيير نمط الحياة الصحي. إذا كان يوجد انسداد في الشرايين التاجية، فقد تحتاج إلى جراحة.
● في حالة الاحتياج للجراحة، يسعى دائمًا الأستاذ الدكتور أحمد عبد الله رئيس قسم جراحة القلب بمستسفى كوبري القبة العسكري، استشاري جراحات القلب وجراحة الشرايين التاجية وجراحة القلب النابض وصممات القلب لتقديم أحدث التقنيات في علاج انسداد الشرايين التاجية، عن طريق جراحة زراعة الشرايين التاجية بطريقة القلب النابض، دون إيقاف القلب والرئة، ودون استخدام ماكينة القلب الصناعي. تقلل جراحة زراعة الشرايين التاجية بطريقة القلب النابض على المريض مرحلة التعافي على نحو كبير. ففي بعض الأحيان، قد يمكث المريض 3 أو 4 أيام فقط إقامة في المستشفى، مما يقلل من أخطار عملية القلب المفتوح التقليدية في علاج انسداد الشرايين التاجية. -
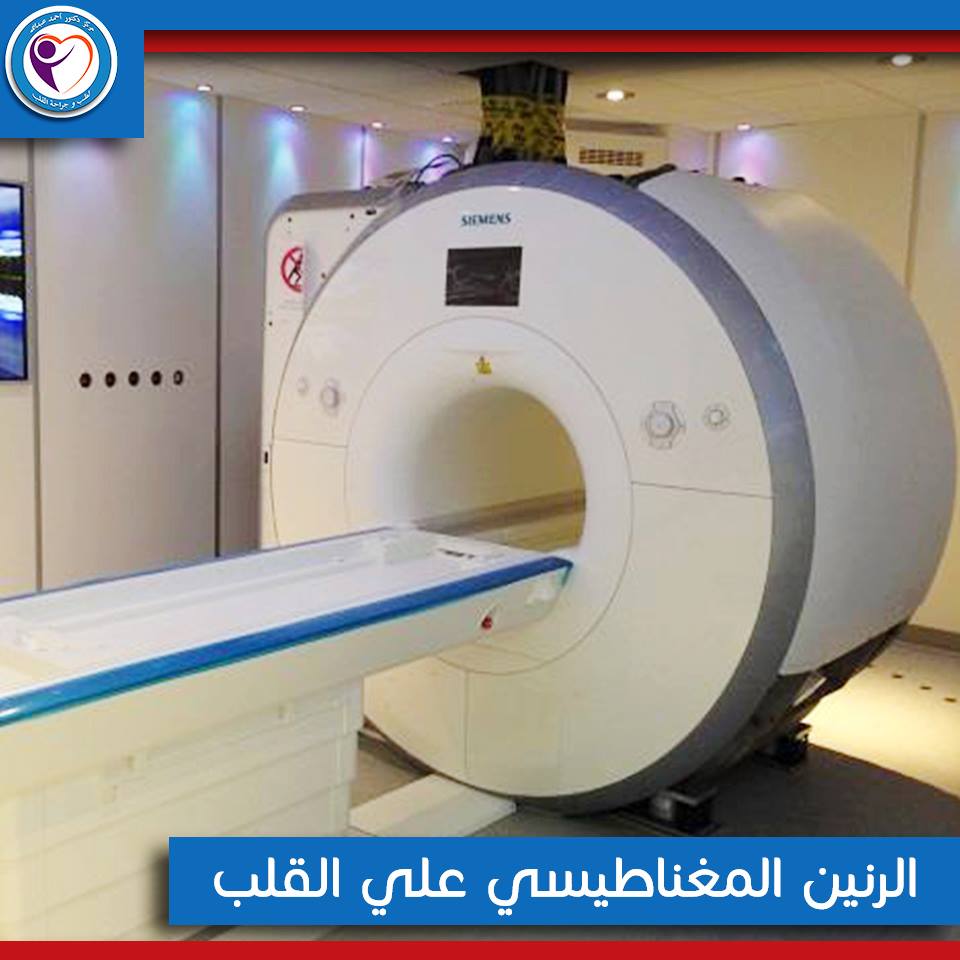
ما هو دور الرنين المغناطيسي في الكشف عن أمراض القلب؟
التصوير بالرنين المغناطيسي (MRI) هو نوع من الفحوصات التي تلتقط صورًا مفصلة لداخل الجسم. التصوير بالرنين المغناطيسي للقلب هو فحص للقلب والأوعية الدموية، وهو آمن وغير مؤلم. يستخدم الرنين المغناطيسي للقلب مجالًا مغناطيسيًا قويًا لإنتاج صور مفصلة للقلب والصدر.
يستخدم الجهاز الموجات المغناطيسية وموجات الراديو لإظهار القلب. قد يخضع المريض لفحص القلب بالرنين المغناطيسي للأهداف التالية:
1. تشخيص الأمراض القلبية المٌعقدة، خاصةً العيوب الخلقية، حيث يمكن للرنين المغناطيسي التمييز بين الأنسجة الطبيعية والأنسجة غير الطبيعية بدقة.
2. أمراض عضلة القلب، مثل اعتلال عضلة القلب.
3. أورام القلب.
4. تلف عضلة القلب إذا كنت قد أصبت بنوبة قلبية أو في حالة الإصابة بفشل القلب.
5. أمراض صمامات القلب.
6. أمراض التأمور (البطانة الخارجية لعضلة القلب) مثل التهاب التأمور.
تساعد أشعة التصوير بالرنين المغناطيسي للقلب أيضًا على فحص إمداد الدم إلى القلب أو إلى أي مكان بالجسم. يُنتج الرنين المغناطيسي صورًا عالية الجودة، ويُعتبر تقنية بسيطة مقارنةً بتصوير الشرايين والأوعية الدموية بالقسطرة. يمكن أن يساعد جهاز الرنين المغناطيسي في تشخيص:
1. انخفاض تدفق الدم إلى عضلة القلب الذي قد يسبب ألمًا في الصدر (الذبحة الصدرية).
2. أمراض القلب التاجية.
3. تشخيص تمدد الشريان الأورطي.
4. ضيق الشرايين المُغذية للكلى.
5. ضيق أو انسداد شرايين اليدين والساقين.
ما هي عيوب الرنين المغناطيسي على القلب؟
1. يعتبر من عيوب الرنين المغناطيسي طول مدة الفحص، التي قد تصل من 15 إلى 90 دقيقة.
2. أحيانًا، قد يُظهر الرنين المغناطيسي صورًا ذات جودة أقل مقارنةً بالأشعة المقطعية، خاصةً مع الأجهزة القديمة. لكن يوجد أجهزة حديثة من الرنين المغناطيسي تسمى أجهزة الرنين المغناطيسي المبوبة، تعمل بالتزامن مع رسم القلب للمريض، وتوفر صورًا أوضح بكثير مقارنةً بالأجهزة التقليدية.
3. صعوبة خضوع الأشخاص الذين لديهم أي نوع من الأجهزة المعدنية داخل أجسامهم للتصوير بالرنين المغناطيسي للقلب ما لم يكن الجهاز معتمدًا على أنه آمن في التصوير بالرنين المغناطيسي.
يستخدم الأستاذ الدكتور أحمد عبد الله رئيس قسم جراحة القلب بمستسفى كوبري القبة العسكري، استشاري جراحات القلب وجراحة الشرايين التاجية وجراحة القلب النابض وصممات القلب آحدث الطرق التشخيصية، لضمان حصول المريض على أدق تشخيص. -
كيف لا تفيد الدعامات جميع حالات تصلب الشرايين؟
على الرغم من التقدم في التكنولوجيا الطبية، لا يزال علاج تصلب الشرايين يمثل تحديًا معقدًا. استحدثت الدعامات، التي كانت تُعتبر طفرة في علاج أمراض الشرايين التاجية، ثورة في الرعاية القلبية الوعائية من خلال استعادة تدفق الدم إلى الأوعية المسدودة. ومع ذلك، يختلف تأثيرها بشكل كبير بين المرضى، مما يثير السؤال: لماذا لا تكون الدعامات فعالة في جميع حالات تصلب الشرايين؟ يتطلب البحث عن إجابة لهذا السؤال فهمًا أعمق لديناميكيات انسداد الشرايين التي تحدد نتائج العلاج.
إجراءات علاج تصلب الشرايين:
عندما تهدد الشرايين التاجية المسدودة إمداد القلب بالدم، هناك طريقتان رئيسيتان للعلاج:
1. رأب الوعاء بالبالون مع الدعامات: هو إجراء يشمل إدخال بالون صغير من خلال دعامة إلى داخل الوعاء الدموي المسدود.
2. ترقيع مجازة الشريان التاجي (CABG): أثناء جراحة القلب المفتوح، يتم خياطة شريان أو وريد مأخوذ من مكان آخر في الجسم لإعادة توجيه الدم حول الشريان المسدود. من أحدث الطرق المستخدمة في هذا الإجراء هي طريقة زراعة الشرايين التاجية بطريقة القلب النابض مع الأستاذ الدكتور أحمد عبد الله رئيس قسم جراحة القلب بمستسفى كوبري القبة العسكري، استشاري جراحات القلب وجراحة الشرايين التاجية وجراحة القلب النابض وصممات القلب. فهي توفر أفضل النتائج للمرضى بأقل المضاعفات.
يعتمد الاختيار الصحيح بينهما على عدة العوامل مثل: عدد الشرايين المسدودة، حجم الانسداد، شكله، ومكانه.
.png)
ما هي الحالات التي لا تفيدها إجراء دعامة؟
1. إذا كان هناك انسداد في أكثر من شريان تاجي، فيكون من الصعب تركيب أكثر من دعامة للمريض.
2. في حالة حدوث انسداد يتجاوز حجمه 2-3 ملم في الشريان، أو في حالة حدوث انسداد كبير بطول الشريان، فمن المرجح أن يتم اختيار الجراحة كخيار علاجي.
3. في حالة حدوث انسداد في الشريان الأمامي النازل، وهو أكبر شريان تاجي يغذي ثلثي عضلة القلب، ويُعرف بلقب "صانع الأرامل"، فإن الجراحة غالبًا ما تكون الخيار الأفضل مقارنة بالدعامة. عند وضع دعامة في الشريان الأمامي النازل الأيسر، تحمي منطقة الانسداد فقط، بينما تبقى أجزاء أخرى من الشريان عرضة للخطر. بالمقابل، توفر جراحة زراعة الشرايين التاجية حماية دائمة للجزء السفلي من هذا الوعاء الدموي. على الرغم من أن الدعامة تحمل أخطارًا أقل، إلا أنه تتمتع الجراحة بميزة العمر الطويل.
4. إذا كان هناك انسداد في الشريان الأيسر أو في جذع الشريان، تُفضل الجراحة عن الدعامة. هذا يرجع إلى أن تركيب الدعامة في الشريان الأيسر قد يزيد من احتمالية الوفاة المفاجئة بسبب حساسية مكان التركيب، حيث من المرجح حدوث انسداد للدعامة في هذا المكان.
5. إذا كان هناك أكثر من انسداد في نفس الشريان، فتركيب أكثر من دعامة فيه يمكن أن يسبب ضررًا للشريان نفسه. يمكن للدعامات أن تغلق الشرايين الفرعية للشريان الرئيسي، مما يقلل من الاستفادة المحتملة منها.
6. في بعض الحالات، يمكن أن يؤدي تركيب الدعامة في منطقة معينة إلى إغلاق أو انسداد شريان آخر.
لذلك، كل هذه العوامل تحتاج لاستشارة أفضل الأطباء الأستاذ الدكتور أحمد عبد الله رئيس قسم جراحة القلب بمستسفى كوبري القبة العسكري، استشاري جراحات القلب وجراحة الشرايين التاجية وجراحة القلب النابض وصممات القلب لتحديد ما هو الأفضل لحالتك. -
هل تصاب السيدات بأمراض الشرايين التاجية مثل الرجال؟
لطالما أثار هذا السؤال فضول الباحثين والأطباء على حد سواء، متحدين التصورات التقليدية لأمراض القلب باعتبارها مشكلة ذكورية في المقام الأول. لكن، الرؤى الحديثة ألقت الضوء على الاختلافات المهمة في كيفية ظهور مرض الشريان التاجي وتطوره لدى النساء. كان هناك اعتقاد بأن مرض القلب هو مرض يصيب الرجال فقط. الحقيقة هي أنه يعد مرض الشريان التاجي السبب الرئيسي للوفاة لكل من الرجال والنساء. ولكن، ذلك الاعتقاد ربما يكون بسبب اختلاف بعض العوامل مثل: العمر، الهرمونات، واختلاف التشريح بين الرجال والنساء.
لماذا تختلف الإصابة بأمراض الشرايين التاجية بين الرجال والنساء؟
يرجع ذلك لعدة أسباب منها:
1. التغيرات الهرمونية:
قبل بدء انقطاع الطمث، يساعد هرمون الأستروجين في حماية النساء من الإصابة بمرض الشريان التاجي، وذلك لأن الأستروجين يعزز الكوليسترول الجيد (HDL). كما أنه يساعد الشرايين في الحفاظ على مرونتها، بحيث يمكنها أن تتسع لحمل المزيد من الدم الغني بالأكسجين إلى القلب. بعد بلوغ سن اليأس وانخفاض مستويات هرمون الأستروجين، يرتفع خطر إصابة السيدات بمرض الشريان التاجي، وتتساوى نسبة حدوث أمراض الشرايين التاجية بين الرجال والنساء.
2. العمر:
يمكن أن يتسبب عمر المرأة مقارنةً بعمر الرجل في ظهور اختلافات كبيرة في احتمالية تشخيص إصابتها بمرض الشريان التاجي. بشكل عام، غالبًا ما تكون النساء المصابات بأمراض الشرايين التاجية أكبر سنًا من الرجال المصابين بأمراض الشرايين التاجية. بالإضافة إلى ذلك، غالبًا ما يكون معدل الإصابة بأمراض الشرايين التاجية القاتلة أعلى لدى النساء فوق سن 55 عامًا، مما يساهم في ارتفاع معدلات الاعتلال والوفيات لدى النساء الأكبر سنًا المصابات بأمراض الشرايين التاجية مقارنة بالنساء دون سن 55 عامًا. على الرغم من أن الرجال عادةً ما يعانون من معدلات أعلى لإصابات أمراض الشرايين التاجية والوفيات المرتبطة بها بمقدار مرتين مقارنة بالنساء، إلا أن هذه الفجوة تتقلص عندما يُقارن الرجال بالنساء في فئة العمر التي تزيد على 55 عامًا.
3. اختلافات التشريح:
بشكل عام، يكون قلب المرأة وأوعيتها الدموية أصغر وأضيق من قلب الرجل في البداية، مما يجعلها أصعب في التشخيص وملاحظة حدوث انسداد لها. كما أن الجدران العضلية لقلب المرأة أرق أيضًا.
4. اختلاف ظهور الأعراض:
من المرجح أن تصاب النساء المصابات بأمراض الشرايين التاجية بذبحة صدرية أثناء الراحة، ومن الممكن أيضًا أن يؤدي الإجهاد إلى تحفيزها لديهن. من ناحية أخرى، يميل الرجال المصابون بأمراض الشرايين التاجية إلى الشعور بألم الصدر بشكل أسوأ عندما يكونون نشيطين.
